Suy tĩnh mạch chi dưới ?
1. Suy tĩnh mạch chi dưới là gì?
- Suy giãn tĩnh mạch chi dưới hay còn gọi giãn tĩnh mạch chân là tình trạng máu ở hệ thống tĩnh mạch bị ứ lại ở chân, không đi lên tĩnh mạch chủ để trở về tim như bình thường. Tình trạng này làm tăng áp lực trong lòng tĩnh mạch khiến tĩnh mạch giãn ra.
- Hậu quả là người bệnh sẽ gặp cảm giác nặng chân, nhức mỏi, phù chân, tê dị cảm, kiến bò, chuột rút về ban đêm… Thậm chí, những trường hợp nặng gây giảm tưới máu nuôi dưỡng chân có thể dẫn đến các biến chứng như chàm da, loét chân không lành, huyết khối gây tắc tĩnh mạch… khiến việc điều trị kéo dài và khó khăn hơn. Bệnh suy tĩnh mạch mạn tính có thể dẫn tới mất chi hoặc tử vong, việc đánh giá suy tĩnh mạch đã có nhiều tiến bộ trong gần 20 năm qua với việc sử dụng rộng rãi siêu âm doppler mạch máu.
2. Các yếu tố nguy cơ dẫn đến suy tĩnh mạch chi dưới:
- Bình thường, máu tĩnh mạch từ chân chảy về tim theo một chiều từ dưới đi lên (ngược với chiều trọng lực khi ở tư thế đứng) là nhờ hệ thống van tĩnh mạch, lực ép của khối cơ cẳng chân, lực hút được tạo ra do hoạt động của tim và lồng ngực.
- Các tác động làm ảnh hưởng xấu đến cơ chế duy trì dòng máu một chiều này như giữ tư thế đứng lâu, chèn ép tĩnh mạch vùng chậu, ít vận động cơ cẳng chân… lâu ngày sẽ khiến tĩnh mạch giãn ra, yếu đi, làm cho van một chiều không còn giữ được chức năng và tạo ra dòng máu trào ngược qua van theo trục các tĩnh mạch hiển lớn, hiển bé hay tĩnh mạch sâu xuống chân. Dòng trào ngược gây tăng áp lực trong các tĩnh mạch lớn, rồi truyền qua các tĩnh mạch nhỏ làm giãn cả tĩnh mạch lớn và nhỏ. Suy tĩnh mạch có thể xảy ra ở từng vùng hoặc toàn bộ chân.
- Có khoảng 73% nữ giới và 56% nam giới bị suy giãn tĩnh mạch chân. Nữ giới có tỷ lệ mắc cao hơn, nguyên nhân được xác định là do ảnh hưởng của nội tiết tố nữ, thai nghén gây chèn ép cản trở máu tĩnh mạch. Một số ngành nghề, công việc như bán hàng, thợ dệt, may, chế biến thủy, hải sản, giáo viên… đòi hỏi phải đứng lâu có tỷ lệ người mắc bệnh cao hơn. Người béo phì, ít vận động hoặc làm việc mang vác nặng… cũng dễ bị giãn tĩnh mạch.
3. Phân độ suy tĩnh mạch chi dưới theo CEAP:
Độ 0: chưa có biểu hiện bệnh lý tĩnh mạch thấy được hay sờ được.
Độ 1: có mao mạch giãn hoặc lưới tĩnh mạch giãn với đường kính < 3mm.
Độ 2: giãn tĩnh mạch với đường kính > 3mm.
Độ 3: phù chi dưới nhưng chưa biến đổi trên da.
Độ 4: loạn dưỡng da gây biến đổi sắc tố da, chàm tĩnh mạch, xơ mỡ da, …
Độ 5: biến đổi sắc tố da kèm vết loét đã lành.
Độ 6: biến đổi sắc tố da kèm vết loét đang tiến triển, không lành.
4. Triệu chứng suy tĩnh mạch chi dưới:
- Giai đoạn đầu:
Mỏi chân và xuất hiện phù nhẹ khi phải đứng lâu, ngồi nhiều.
Chuột rút vào buổi tối.
Cảm giác bị kim châm, dị cảm như kiến bò vùng cẳng chân về đêm.
Xuất hiện nhiều mạch máu nhỏ li ti ở chân, nhất là ở cổ chân và bàn chân.
- Giai đoạn tiến triển:
Phù chân, có thể phù ở mắt cá hay bàn chân.
Thay đổi màu sắc da vùng cẳng chân.
Có thể thấy các búi tĩnh mạch giãn nổi rõ trên da.
- Giai đoạn biến chứng:
Viêm tĩnh mạch nông huyết khối.
Chảy máu do giãn vỡ tĩnh mạch.
Nhiễm khuẩn vết loét trong suy tĩnh mạch mạn tính.
5. Giá trị của siêu âm trong chẩn đoán suy tĩnh mạch chi dưới:
Siêu âm mạch chi dưới là một phương pháp quan trọng và rất cần thiết để chẩn đoán xác định bệnh. Siêu âm giúp quan sát thành mạch, hoạt động của van tĩnh mạch và tìm các cục máu đông. Phương pháp này đơn giản, rẻ tiền, hiệu quả cao nên thường là chỉ định đầu tay của các bác sĩ khi trong chẩn đoán bệnh lý mạch máu chi dưới.
6. Điều trị suy tĩnh mạch chi dưới:
Suy giãn tĩnh mạch chi dưới thường là bệnh mạn tính, cần phối hợp nhiều biện pháp gồm thay đổi lối sống, thường xuyên tập thể dục, mang tất áp lực với các biện pháp can thiệp gồm nội khoa, can thiệp nội mạch và ngoại khoa. Tuỳ từng trường hợp cụ thể mà các bác sĩ chọn phương pháp phù hợp, giúp bệnh nhân thoát khỏi đau đớn và ngăn ngừa những biến chứng nguy hiểm.
- Thay đổi lối sống và phòng ngừa giãn tĩnh mạch chân
Áp dụng các biện pháp làm giảm tình trạng trào ngược van tĩnh mạch giúp phòng bệnh, cũng như cải thiện tình trạng bệnh. Người bệnh được khuyên tránh đứng hoặc ngồi lâu tại chỗ, thực hiện các bài tập suy giãn tĩnh mạch, để chân cao khi ngồi hay nằm nghỉ, tập hít thở chủ động, chế độ ăn có nhiều chất xơ tránh táo bón, béo phì…, mang vớ (tất) áp lực chuyên dụng.
- Điều trị nội khoa
Các loại thuốc làm tăng độ vững bền thành tĩnh mạch như daflon, ginko biloba, vitamin C giúp cải thiện triệu chứng và làm chậm quá trình tiến triển bệnh. Tuy nhiên, các thuốc này chỉ có tác dụng trong giai đoạn đầu của bệnh, hỗ trợ ổn định sau các điều trị nội mạch.
- Loại bỏ tĩnh mạch nông bị bệnh:Suy giãn tĩnh mạch nông mức độ từ C2 đến C6 theo phân độ mô tả ở trên có chỉ định phẫu thuật hoặc laser hay sóng cao tần nội mạch nhằm mục đích loại bỏ tĩnh mạch nông bị bệnh.
- Phẫu thuật ( Stripping): Lột bỏ các tĩnh mạch nông bị giãn bằng một dụng cụ chuyên dùng luồn trong lòng mạch được gọi là phẫu thuật Stripping. Đây là phương pháp điều trị khá triệt để, có tỷ lệ tái phát thấp nhất. Trước những năm 2000, phẫu thuật lột bỏ tĩnh mạch hiển là kỹ thuật chính điều trị suy giãn tĩnh mạch chi dưới. Từ hơn 10 năm gần đây, kỹ thuật laser và sóng cao tần nội tĩnh mạch được áp dụng đã mang lại những kết quả rất tốt. Ngày nay, với sự phát triển của kỹ thuật laser và sóng cao tần nội tĩnh mạch và đã thay thế gần như hoàn toàn phẫu thuật stripping.
- Can thiệp nội mạch bằng Laser hay sóng cao tần RF: Các tĩnh mạch nông là tĩnh mạch hiển lớn hay tĩnh mạch hiển bé được chỉ định nếu có tổn thương được xác định trên siêu âm. Bác sĩ sẽ luồn dây dẫn năng lượng laser hay sóng cao tần (Radio Frequency) vào trong lòng tĩnh mạch bị suy giãn. Quá trình luồn dây dẫn này được thực hiện dưới hướng dẫn của siêu âm. Sau khi xác định đầu của dây dẫn nằm đúng vị trí cần điều trị, năng lượng nhiệt tạo ra ở đầu của dây dẫn sẽ tạo phản ứng làm xơ nội mạc, thành mạch thu nhỏ lại, teo dính lòng tĩnh mạch. Dây dẫn sẽ được kéo lùi từng khoảng 1cm trong quá trình dây dẫn phát năng lượng, cho đến khi kéo lùi hoàn toàn ra khỏi tĩnh mạch.
Điều trị bằng Laser
7. Chăm sóc và theo dõi sau phẫu thuật hoặc can thiệp nội mạch điều trị giãn tĩnh mạch chi dưới
- Băng thun hoặc vớ (tất) tĩnh mạch ngày đầu sau phẫu thuật, thủ thuật và khi đứng dậy, đi lại ở những ngày sau. Vớ tĩnh mạch được khuyên tiếp tục sử dụng 10 ngày đến 3 tháng để tránh tình trạng phù chân. Bệnh nhân cần được tái khám, kiểm tra siêu âm sau 1 tháng, 6 tháng và mỗi 1-2 năm.
Tác dụng của tất áp lực
- Các biện pháp phòng tránh bệnh như không ngồi, đứng lâu tại chỗ, tập vận động cơ cẳng chân, mang vớ (tất) áp lực… vẫn tiếp tục được bác sĩ khuyến cáo thực hiện.
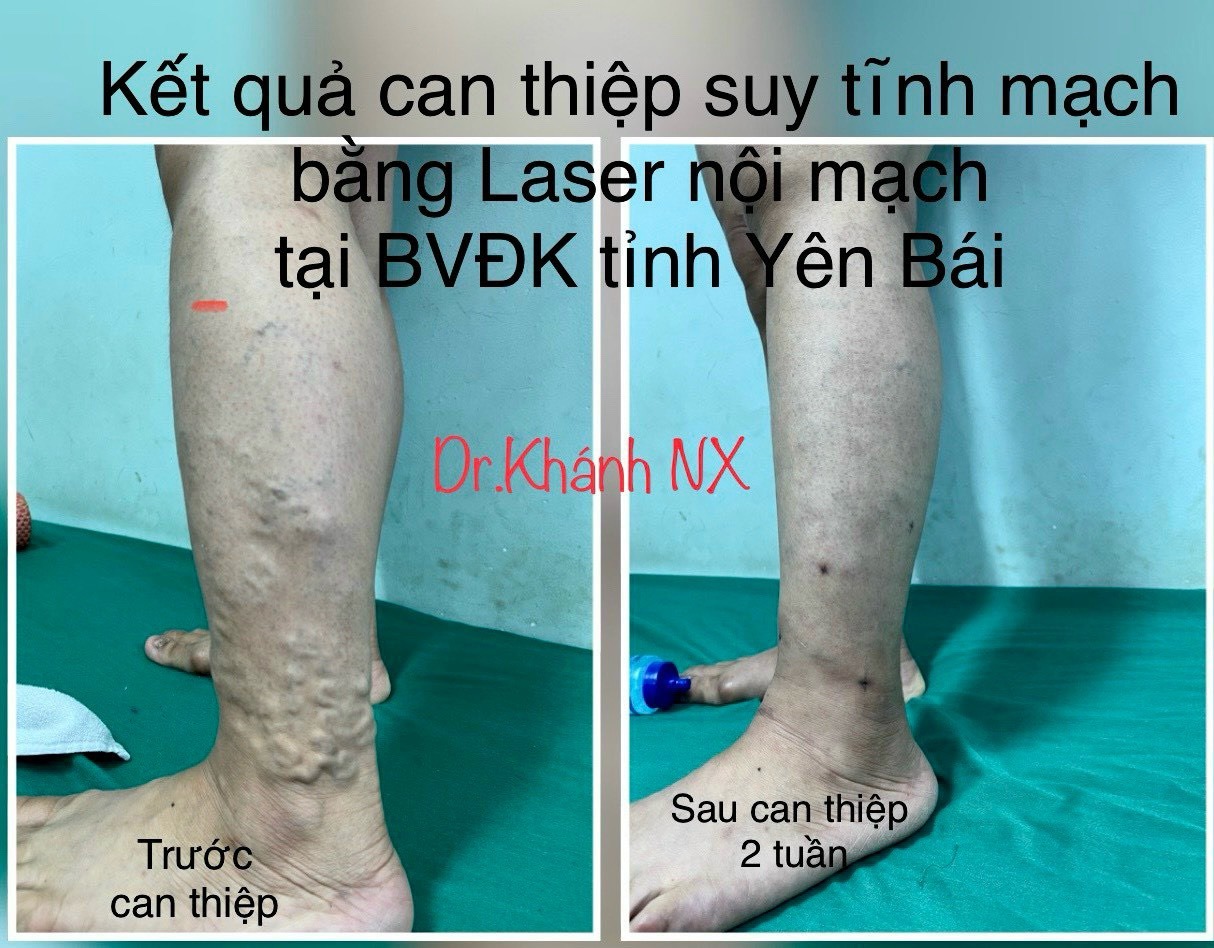
8. Hiệu quả của phương pháp điều trị suy tĩnh mạch chi dưới bằng laser nội mạch tại Bệnh viện đa khoa Tỉnh Yên Bái:
- Can thiệp suy tĩnh mạch bằng laser nội mạch đã được triển khai tại bệnh viện đa khoa tỉnh Yên Bái từ năm 2018 và được bảo hiểm y tế chi trả theo quy định của dịch vụ kỹ thuật cao, trung bình bệnh viện can thiệp khoảng 200 ca/ năm, tỷ lệ thành công của kỹ thuật là 100%.
- Ưu điểm của phương pháp:
+ Phương pháp hiện đại: an toàn, hiệu quả, không cần gây mê, ít biến chứng
+ Thời gian điều trị và phục hồi nhanh chóng
+ Sinh hoạt bình thường sau can thiệp.
Tin bài: Khoa Nội AB - Bệnh viện Đa khoa tỉnh Yên Bái
Tin khác:
|
|
|
|
|
|
|
|
|
|











